Заболевания позвоночника зачастую сопровождаются ущемлением нервов. Наиболее распространено поражение поясничных и шейных корешков, а грудные вовлекаются несколько реже. Однако, проявления болезни не станут от этого менее выраженными или не столь многочисленными. В любом случае пациенты захотят узнать, почему появляется боль в спине и что делать для ее устранения.
Причины
Если возникает ощущение, что защемился нерв в грудном отделе, то нужно первым делом определить, какое заболевание стало тому причиной. Спектр патологии, способной вызвать подобное явление, достаточно широк. И он не ограничен одними лишь механическими повреждениями. Напротив, гораздо большее значение приобретают воспалительные и дегенеративные процессы, распространенность которых растет с каждым годом. Тому во многом способствует образ жизни пациентов, сталкивающихся с чрезмерными нагрузками и недостатком физической активности.
Чтобы установить, почему произошло защемление нерва в грудном отделе, следует рассмотреть вероятность развития такой патологии:
- Остеохондроз.
- Спондилоартроз.
- Межпозвонковая грыжа.
- Спондилез.
- Травмы.
- Опухоли.
- Деформации.
Симптоматика появляется в том случае, если какие-либо патологические образования воздействуют на грудные нервы, сдавливая их. Это состояние называют радикулопатией. И чем сильнее повреждение корешков, тем более выраженные ощущения испытывают пациенты. А на пути к лечению должен быть верный диагноз, поэтому сначала необходимы диагностические мероприятия.
Если не давать возможности факторам риска воздействовать на позвоночник, то и вероятность появления болезни станет ничтожно малой.
Врачи отмечают, что защемление межреберного нерва может проявляться рядом характерных симптомов. Пациенты часто жалуются на острые, жгучие или стреляющие боли в грудной клетке, которые могут усиливаться при движении, кашле или глубоком вдохе. Кроме того, наблюдаются нарушения чувствительности, такие как онемение или покалывание в области груди и спины. В некоторых случаях боль может иррадиировать в плечо или руку, что затрудняет диагностику и может быть ошибочно принято за сердечные проблемы. Врачи подчеркивают важность своевременного обращения за медицинской помощью, так как правильная диагностика и лечение помогут избежать осложнений и восстановить качество жизни пациента.

Симптомы

Обратить внимание на признаки защемления нерва необходимо еще до посещения врача. Находясь дома, пациенты могут спокойно взвесить возможность того или иного состояния и подготовиться к походу в больницу.
Во время осмотра врач будет расспрашивать о действиях, предшествовавших появлению жалоб и субъективной характеристике симптомов. Затем выявит дополнительные признаки радикулопатии, на которые сложно обратить внимание самостоятельно.
Болевой синдром
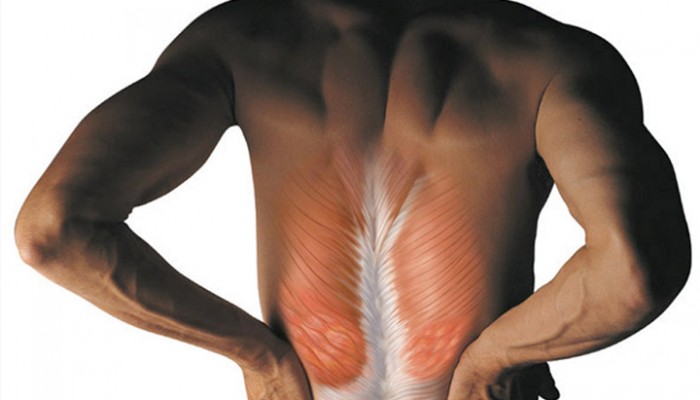
Основной жалобой пациентов при различной патологии позвоночного столба будет боль. И защемление нерва в грудном отделе не является исключением. Как правило, она имеет ноющий, стреляющий или колющий характер, располагаясь в области пораженного корешка и часто отдавая под лопатку, в руки, вдоль межреберных промежутков, верхние отделы живота.
Но сначала могут беспокоить лишь дискомфорт, усталость и скованность в позвоночнике, на которые многие не обращают внимания.
Болевые ощущения возникают и усиливаются при наклонах или поворотах туловища, боль при глубоком вдохе или кашля.
Многие люди, столкнувшиеся с защемлением межреберного нерва, описывают свои ощущения как резкую, пронизывающую боль в области грудной клетки. Часто боль усиливается при движении, глубоком вдохе или кашле, что делает повседневные действия затруднительными. Некоторые отмечают, что дискомфорт может иррадиировать в спину или живот, что порой приводит к ошибочным диагнозам. Важно отметить, что симптомы могут варьироваться: у кого-то проявляется только легкое покалывание, а у других — сильные спазмы. Люди также делятся опытом, что массаж и физиотерапия помогают облегчить состояние, но в некоторых случаях требуется медицинское вмешательство. Общая рекомендация — не игнорировать симптомы и обратиться к врачу для точной диагностики и назначения лечения.

Вертебральный синдром
Радикулопатия грудного отдела имеет такие же основные признаки, как и ущемление нервов в других участках осевого скелета. Сначала происходит раздражение корешков спинного мозга, но если причина не устранена, то со временем начинают преобладать симптомы выпадения функции. При этом страдают сенсорные, моторные и вегетативные волокна, что имеет соответствующие проявления:
- Ощущения покалывания, онемения кожи, ползания «мурашек».
- Ослабление поверхностной чувствительности.
- Угнетение сухожильных рефлексов.
- Мышечная слабость.
- Сухость кожи или усиленная потливость.
При пальпации в области позвоночника или грудной клетки отмечается болезненность паравертебральных точек и межреберных промежутков. Последнее встречается при сопутствующей невралгии. Мышцы спины излишне напряжены, чтобы обезопасить грудной отдел от резких движений, провоцирующих боль. Поэтому подвижность позвоночного столба также снижена.
Появление радикулопатии грудного отдела можно определить по достаточно характерным симптомам.
Нарушение работы внутренних органов
Защемление нерва в грудном отделе может даже привести к расстройству функции органов грудной клетки. Это развивается из-за повреждения идущих к ним вегетативных волокон. И если сначала подобные изменения редко замечаются, то при длительном существовании заболевания и постоянной патологической импульсации развиваются предпосылки для органических (т. е. структурных), а не только функциональных нарушений. Как правило, грудная радикулопатия может провоцировать такие симптомы:
- Одышка.
- Кашель.
- Учащение пульса.
- Нестабильность давления.
С другой стороны, ущемление нерва может лишь имитировать заболевания внутренних органов. Когда боли ощущаются в грудной клетке и отдают в руку, это может ошибочно восприниматься как сердечно-сосудистая патология. Распространение неприятных ощущений в верхние отделы живота делает вероятным предположение о заболеваниях желудка, поджелудочной железы или желчного пузыря. Поэтому важное значение имеет дифференцировка вертеброгенной патологии от собственно болезней внутренних органов.
Не стоит пренебрегать симптомами грудной радикулопатии – она может иметь достаточно серьезные последствия.
Диагностика
Появление болевых ощущений в грудном отделе должно стать поводом для углубленного обследования, которое включает не только клинический осмотр врача, но и дополнительные методы исследования. Их результаты исключительно важны для постановки окончательного диагноза и определения тактики лечения. При поражении позвоночника необходимы такие процедуры:
- Рентгенография в нескольких проекциях.
- Томография (компьютерная или магнитно-резонансная).
- Нейромиография.
При необходимости проводить дифференциальную диагностику может потребоваться выполнение ЭКГ и УЗИ органов брюшной полости.
Лечение
Когда произошло защемление корешка в грудном отделе позвоночника, не нужно ждать, пока боли пройдут самостоятельно. Во-первых, этого может и не наступить, а во-вторых, патологические изменения будут лишь прогрессировать. Поэтому обязательным условием правильного лечения является его своевременность.
При радикулопатии необходимо пользоваться всеми методиками, которые доступны для применения в медицинских учреждениях. Ведь от интенсивности и многоплановости терапии напрямую зависит ее эффективность. В комплекс таких мероприятий необходимо включать:
- Медикаментозную терапию.
- Лечебную гимнастику.
- Физиотерапию.
- Мануальную терапию.
- Массаж.
- Операцию.
Во многих случаях рекомендуют носить специальный бандаж, чтобы разгрузить грудной отдел позвоночника.
Программа и тактика лечения определяется особенностями выявленной патологии и состоянием организма пациента.
Медикаментозная терапия
Основа современной терапии радикулопатии заключается в применении лекарственных средств. В настоящее время спектр медикаментов настолько широк, что можно подобрать наиболее эффективные средства для любой ситуации. Если говорить о защемлении корешков грудного отдела, то предполагается применение таких препаратов:
- Противовоспалительные (Ксефокам, Диклоберл).
- Миорелаксанты (Мидокалм).
- Витамины (Мильгамма).
- Хондропротекторы (Дона).
Это наиболее распространенная схема лечения, но в зависимости от клинической ситуации, дополнительно могут назначаться другие медикаменты. В остром периоде заболевания необходима инъекционная терапия, а в дальнейшем пациенты могут принимать таблетки и дома.
Широкой популярностью также пользуются лекарства для местного применения: мазь, гель, пластырь.
Лечебная гимнастика
К обязательным компонентам лечения заболеваний позвоночника относят упражнения лечебной физкультуры. Они необходимы на любой стадии развития патологии, а также входят в комплекс реабилитационных мероприятий после травм или хирургических вмешательств.
Чтобы получить лучший эффект, врачи разрабатывают индивидуальный комплекс упражнений с учетом диагноза и особенностей организма каждого пациента. Начинать гимнастику следует как можно раньше, а проводить занятия ежедневно – сначала под контролем врача, а по мере приобретения навыков и улучшения состояния – дома самостоятельно.
Выполнение упражнений для грудного от дела должно войти в привычку – только так можно надеяться на хороший терапевтический эффект.
Физиотерапия
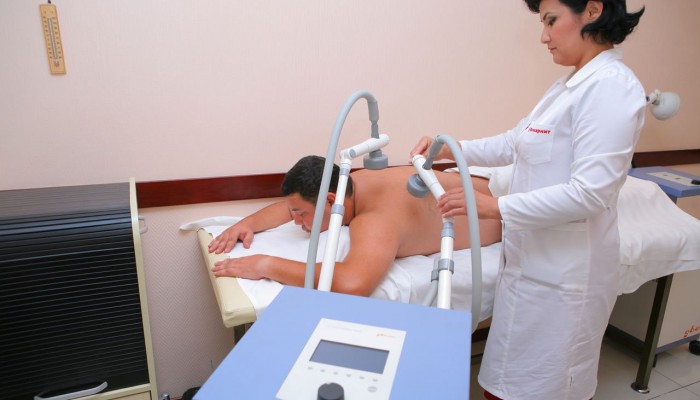
Чтобы лечение имело более стойкий эффект, рекомендуют пройти курс физиопроцедур. Не стоит от них отказываться, ведь это дополнительное воздействие на патологический процесс. Благодаря физическим методам улучшается микроциркуляция и биохимические процессы в тканях, уходит воспаление, снимается отечность и мышечный спазм. Это способствует консервативной декомпрессии нервных корешков. Чаще всего рассматривается вопрос назначения следующих процедур:
- Электрофорез.
- Волновая терапия.
- Лазерное лечение.
- Рефлексотерапия.
- Магнитотерапия.
- Грязе- и водолечение.
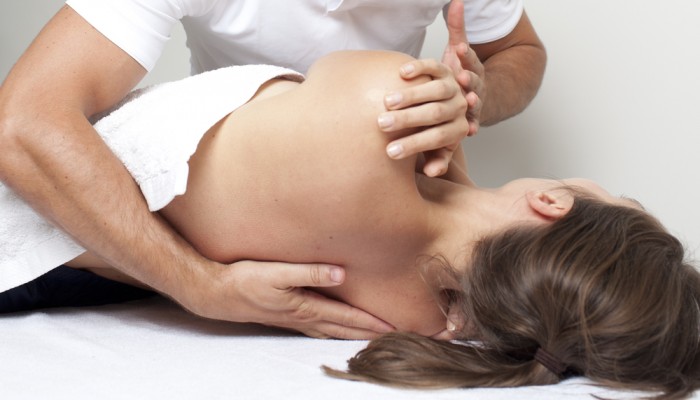
Мануальная терапия
Чтобы лечение радикулопатии было максимально эффективным, следует воспользоваться и возможностями мануальной терапии. С помощью такого метода можно достичь вытяжения позвоночника, а, значит, и освобождения нервных корешков, устранения подвывихов суставов и мышечных блоков. Во время сеансов ощущается хруст в спине, что рассматривается как нормальное явление.
Массаж
Нельзя забывать и о массаже спины. Этот терапевтический метод оказывает расслабляющее действие на мышечный аппарат, улучшает кровоток в тканях и подготавливает их к физическим упражнениям или мануальным техникам. Используют такие элементы массажа, которые отличаются глубиной воздействия:
- Поглаживание.
- Растирание.
- Разминание.
- Глажение.
Следует пройти все сеансы массажа, назначенные врачом. Это не только приятно, но и крайне полезно для позвоночника.
Операция
Если консервативных методов становится недостаточно для купирования интенсивного болевого синдрома, то рассматривается вопрос о необходимости хирургического лечения. Чаще всего выполняется операция по декомпрессии сжатого нервного корешка: удаление остеофитов, опухолей или костных отломков, резекция грыж дисков. Если наблюдается смещение позвонков и их нестабильность, то следует провести фиксацию отдельных сегментов (спондилодез).
После хирургического вмешательства необходима реабилитация, которая начинается буквально на следующий день, продолжается в течение нескольких недель или месяцев, а заканчивается уже дома.
Ущемление нервного корешка в грудном отделе наблюдается не так часто, диагностируется без особых сложностей и как любая патология позвоночника, требует адекватного лечения. Совместив усилия врача с собственной настойчивостью и терпеливостью, пациенту удастся достичь существенных результатов.
Вопрос-ответ
Как понять, что нерв защемило в ребрах?
Основной симптом – опоясывающая боль в грудной клетке, локализованная в области раздражения нервов. Обычно это острый приступ, резко усиливающийся при любом физическом напряжении (движение корпуса, кашель, чихание, громкий разговор, глубокий вдох). Ощущения могут иметь и другие проявления: жгучая или ноющая боль.
Как понять, что болит межреберный нерв?
Характерным признаком межреберной невралгии является сильная боль по ходу пораженного нерва. Боль может накатывать приступами или быть постоянной. Как правило, боль становится более интенсивной при вдохе, выдохе, а также любом движении, затрагивающем грудную клетку.
Как понять, что защемило нерв в грудной клетке?
Защемление нерва в грудном отделе позвоночника сопровождается такими симптомами: боль в спине, груди, которая распространяется между рёбрами. Она может отдавать в поясницу, под лопатку, в руку. Бывает в виде приступов, очень сильная, жгучая, колющая или еле заметная, ноющая, но присутствует постоянно.
Какие жалобы могут быть при межреберной невралгии?
Главным симптомом межреберной невралгии являются боли в области ребер, имеющие острый жгучий характер, иногда тупые. Боли могут развиваться приступообразно или появляться периодически. При приступах боль может быть интенсивной и усиливаться при кашле, чихании, движениях туловища.
Советы
СОВЕТ №1
Обратите внимание на характер боли. Если вы испытываете резкую, колющую боль в области грудной клетки, особенно при движении или глубоком вдохе, это может быть признаком защемления межреберного нерва. Не игнорируйте эти симптомы и проконсультируйтесь с врачом.
СОВЕТ №2
Следите за своим положением тела. Правильная осанка и избегание длительного сидения в одной позе могут помочь предотвратить защемление нерва. Регулярно меняйте положение, делайте перерывы и выполняйте легкие растяжки.
СОВЕТ №3
Используйте тепло или холод для облегчения боли. При первых симптомах защемления межреберного нерва попробуйте прикладывать к болезненной области теплые компрессы или ледяные пакеты. Это может помочь уменьшить воспаление и облегчить дискомфорт.
СОВЕТ №4
Не забывайте о физической активности. Умеренные физические упражнения, такие как плавание или йога, могут укрепить мышцы спины и улучшить гибкость, что поможет предотвратить защемление межреберного нерва в будущем.